
En France, près d’un enfant sur cinq est en surpoids. Parfois, cet excès de poids évolue vers une obésité. Que faire quand mon enfant est en surcharge pondérale, qu’il n’arrive pas à réguler sa faim et que sa corpulence ne correspond pas à celle de son âge ? Pour répondre à ces questions, MAFAMILLEZEN a recueilli la parole d’experts. Voici 10 pistes à mettre en place pour retrouver l’équilibre et aider l’enfant à mieux gérer son poids et prévenir l’obésité infantile.
Comment repérer que mon enfant est en surpoids dès la petite enfance ?
Pour définir et identifier le surpoids infantile, les professionnels se réfèrent aux courbes de poids du carnet de santé des enfants jusqu’à 18 ans (l’Indice de Masse Corporelle n’est pas adapté aux mineurs, seulement aux adultes). Quand le poids est en dehors de la norme, le pédiatre ou le médecin généraliste peut intervenir. En plus d’un suivi médical indispensable, adopter de nouveaux comportements est l’une des clés de la réussite pour que les enfants retrouvent un poids plus adapté à leur âge, ou amorcent progressivement la diminution de leur surcharge pondérale.
1) Quelles prédispositions favorisent l’obésité infantile ?
Qu’est-ce qui fait qu’un enfant va prendre du poids de manière disproportionnée ? D’après le Dr Camille Canaple, médecin généraliste qui travaille auprès d’enfants en surpoids de la maternelle au lycée à Valence et à Lyon, « on n’est pas tous logés à la même enseigne face à la prise de poids. Chez certaines personnes prédisposées, le tissu adipeux a tendance à se développer plus vite, et ça peut débuter dès la petite enfance sous l’influence de nombreux facteurs : hérédité, épigénétique, prédisposition précoce».
Ensuite, il ne faut pas négliger les facteurs psychologiques : traumatisme, handicap, troubles du neurodéveloppement, maltraitance, violences ou deuil familial peuvent être à l’origine d’une prise de poids précoce importante. Être attentif au moindre bouleversement est donc crucial. Consulter par mesure de précaution (dépistage précoce) et accompagner l’enfant sur le plan médical et/ou psychologique peuvent éviter l’aggravation de l’excès de poids.
2) Comment lutter contre le surpoids infantile grâce au marketing social ?
Le rôle de l’environnement est fondamental. Le contexte socio-économique, la sédentarité, le manque d’activité physique, la carence en sommeil sont autant de facteurs qui favorisent l’obésité infantile.
Pour combattre ces mauvaises habitudes, Adeline Hage, diététicienne et cheffe de projet du programme Vivons en Forme, se base sur le marketing social, dont le principe est de rendre les changements de comportements attractifs. Le programme, mis en place dans de nombreuses écoles primaires, repose sur « la diffusion de messages de prévention ludiques et amusants, qui procurent un avantage immédiat aux enfants pour qu’ils adoptent durablement de nouveaux comportements », explique Adeline Hage. C’est par le jeu, l’interaction et la communication positive que l’on peut inciter son enfant à changer en douceur son comportement et son alimentation.
3) Pourquoi toute la famille doit-elle adopter de nouvelles habitudes ?
Le programme Vivons en forme, destiné aux enfants de 6 à 11 ans, propose des fascicules à emporter à la maison pour sensibiliser aussi les parents.Les associer est essentiel au succès de la démarche.
Le Dr Camille Canaple souligne qu’en focalisant trop sur la responsabilité de l’enfant, on accroît parfois son envie de manger et on renforce sa difficulté à réguler sa prise alimentaire. Les facteurs émotionnels (besoin de réconfort) peuvent également accentuer ce phénomène. Adopter de meilleures habitudes en famille (nouvelle alimentation, activités physiques communes) aide l’enfant à ne pas se sentir isolé. « C’est plus simple pour eux de mettre en place tous ces changements si leur environnement au sens large (famille, école, copains, société) est dans la même démarche ! », souligne la médecin.
4) Comment ancrer durablement de bonnes pratiques chez l’enfant ?
Dans ce même programme, dont les axes fondamentaux sont « bien manger, bien bouger et favoriser le bien-être », la répétition quotidienne des mêmes messages porte ses fruits.
Vivons en Forme forme notamment enseignants et accompagnateurs périscolaires à utiliser leurs outils ludo-pédagogiques. Ainsi, l’enfant perçoit partout les mêmes encouragements à bouger plus, à manger plus sainement et à mieux comprendre ses sensations de faim et de satiété.
5) Peut-on stopper la progression de l’obésité infantile sans nuire au bien-être ?
Face à un surpoids ou à une obésité infantile, le premier objectif est de stopper la progression et d’éviter l’aggravation. Cela nécessite d’améliorer la qualité de vie et le bien-être de l’enfant.
« Le but, c’est que l’enfant grandisse en se sentant bien, en se construisant une identité positive, un meilleur rapport à l’alimentation et à l’activité physique, un meilleur rapport au corps », rappelle le Dr Canaple.
Pour préserver l’estime de soi, on peut :
- Faire prescrire un certificat d’inaptitude partielle plutôt qu’une dispense totale d’activité physique.
- Ne pas imposer de régimes ou d’interdits alimentaires, car ils sont contre-productifs.
- Encourager les activités physiques quotidiennes, en individuel et en famille, pour donner le goût du mouvement.
6) Pourquoi limiter les écrans peut-il combattre la sédentarité ?
Les écrans sont un facteur majeur de sédentarité. Vivons en Forme a développé « écrans malins, enfants sereins », un dispositif pour proposer des idées d’activités alternatives. En endossant le rôle d’un inventeur, d’un athlète, ou d’un cuisinier via des fiches d’action, l’enfant découvre d’autres loisirs que le simple usage des écrans.
7) Comment introduire de bonnes habitudes alimentaires sans les diaboliser ?
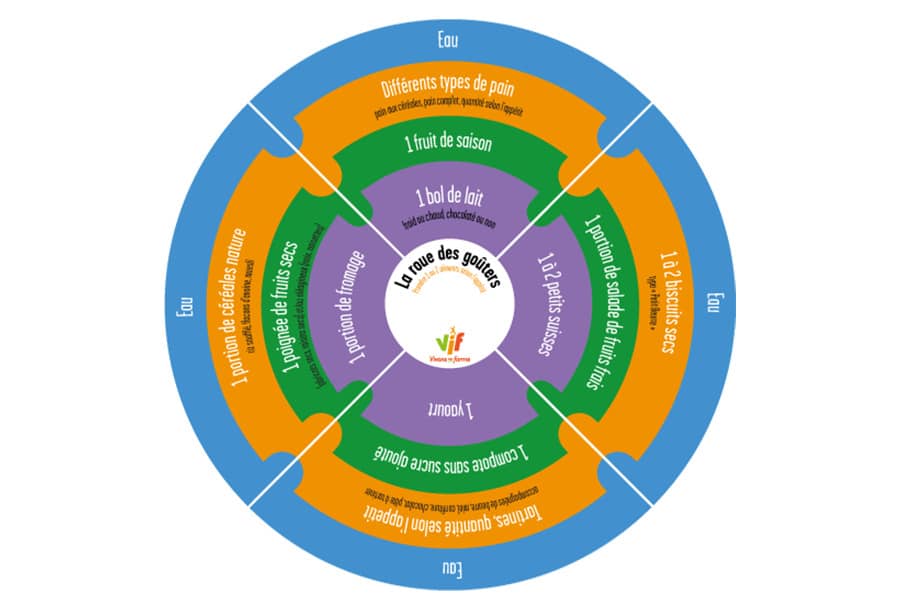
Moins d’écrans, c’est aussi moins d’exposition aux publicités pour des produits trop gras, trop sucrés, trop salés. Cependant, « il est important d’enseigner aux enfants comment intégrer ces aliments dans leur alimentation sans les diaboliser, en ayant des repères de fréquence et de quantité de consommation afin qu’ils puissent continuer à les consommer avec plaisir, mais sans excès » résume Adeline Hage. La roue du goûter proposée par Vivons en Forme, par exemple, aide l’enfant à composer lui-même un en-cas équilibré : une façon ludique de l’impliquer dans ses choix alimentaires.
8) Et si les repas devenaient de vrais moments conviviaux ?
Manger en famille plutôt que chacun dans son coin est souvent synonyme de satiété mieux gérée et de repas plus lents. C’est aussi l’occasion de :
- Privilégier l’eau plutôt que les boissons sucrées.
- Éviter le grignotage devant la télévision.
9) Pourquoi le sommeil est-il un allié contre l’obésité ?
De mauvaises habitudes de sommeil favorisent la prise de poids. Pour y remédier, Vivons en Forme a créé Chrono-Dodo, une réglette qui indique, selon l’âge et l’heure du lever, à quelle heure se coucher. Adeline Hage l’utilise avec ses jeunes enfants et encore une fois, c’est simple, mais ça marche ! « Même moi qui suis sensibilisée à la prévention, je couchais mes enfants bien après l’heure recommandée. Depuis qu’on l’utilise, même si on arrive à ne gagner que 30 minutes en couchant les enfants un peu plus tôt, à la fin, ça fait quand même un gain de temps conséquent », s’étonne-t-elle.
10) Quels repères suivre pour accompagner la croissance d’un enfant ?
Les repères du PNNS (Programme National Nutrition Santé) sont disponibles sur Santé publique France. Deux guides principaux existent :
- Pas à pas, votre enfant mange comme un grand. De la naissance à 3 ans (diversification alimentaire).
- Le guide Manger-Bouger pour les parents d’enfants de 4 à 11 ans (recommandations nutritionnelles).
Ces recommandations valent pour tous, quelle que soit la corpulence de l’enfant. Par ailleurs, un suivi médical régulier (consultations obligatoires, infirmiers de PMI ou de santé scolaire) permet de surveiller croissance et développement, et de discuter de ses habitudes de vie.
On estime que 9 enfants sur 10 dont l’IMC se situent dans la zone d’obésité à l’âge de 3 ans, restent en surpoids ou obèses à l’adolescence. Comme le souligne le Dr Camille Canaple, « dans ces cas, il ne faut pas hésiter à se tourner vers les professionnels de santé sans attendre que la situation s’aggrave ».
Ressources utiles :
- Vivons en Forme (carte disponible pour savoir si le dispositif existe dans votre ville)
- Le RéPPOP LyRRA
- Les Centres Spécialisés de l’Obésité (CSO)
- Webdocumentaire pour mieux comprendre l’excès de poids chez les enfants
Vous avez aimé cet article ou bien vous voulez réagir ?


Envie de réagir à cet article, de donner votre avis ou de partager votre expérience ? Je prends la parole !